Диагноз: почечная недостаточность
Услышав фразу «У вас почечная недостаточность», пациенты обычно испытывают чувства страха и тревоги. Эти чувства естественны. На ум приходят много вопросов, и самый главный из них: «Что будет со мной?» Несмотря на то, что диагноз хронической болезни почек существенно меняет жизнь, современная медицина дает повод сохранить оптимизм. Важно понимать, что хотя вам и потребуется какое-то время, но вы вернетесь к своей жизни и сможете вновь ей радоваться. На этой странице вы найдете ответы на часто задаваемые вопросы пациентов, которым поставлен диагноз почечной недостаточности. Ваш врач поддержит вас и предоставит рекомендации относительно выбора наиболее подходящего лечения и приема лекарств в вашей нынешней ситуации. Не стесняйтесь спрашивать, если у вас есть вопросы.
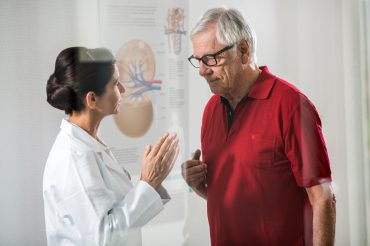
Что такое «почечная недостаточность» и каковы ее причины?
Почки — жизненно важные органы. Они выполняют экскреторную (выделительную) и секреторную (активное выведение) функции. Заболевания почек связаны с тем, что почки уже не могут выполнять свои функции в полном объеме. Постоянное прогрессивное ухудшение функционирования почек называют хронической почечной недостаточностью (ХПН). Почечная недостаточность может быть результатом постепенного снижения эффективности работы почек в течение длительного времени или может быть следствием внезапной почечной недостаточности (т. е. острая почечная недостаточность — ОПН). В случае ХПН, почки повреждаются необратимо. Множество причин может привести к хронической почечной недостаточности; к наиболее известным относятся сахарный диабет, хроническое воспаление почек (пиелонефрит), аутоиммунное поражение почек (гломерулонефрит), повышение артериального давления (гипертония) и другие сосудистые повреждения.
При снижении функции почек, нарушается образование мочи и ее составляющие, например, вода и продукты жизнедеятельности, накапливаются в организме, что приводит к уремии. Уремия — это накопление в крови главным образом токсических продуктов азотистого обмена (азотемия), нарушения кислотно-щелочного и осмотического равновесия. Основными симптомами уремии являются слабость, отсутствие аппетита, тошнота, рвота, отвращение к пищи, особенно к мясу, зуд кожи, апатия.
Существуют три основных типа методов заместительной почечной терапии
Современная медицина может компенсировать последствия почечной недостаточности, позволяя людям жить активной жизнью, несмотря на то, что жизненно важный орган больше не выполняет свои функции. Однако до сих пор нет возможности вылечить почечную недостаточность. Станьте активным и хорошо информированным пациентом, изучайте все варианты лечения. Подумайте о своих привычках и образе жизни при выборе оптимального варианта лечения. Обращайтесь за консультацией к своему врачу или медицинской сестре.
Методы терапии
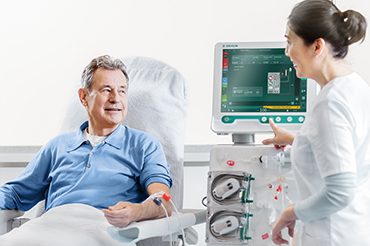
Часто задаваемые вопросы: диализ
Зачем мне нужен диализ?
Вам нужен диализ, потому что ваши почки перестали (или почти перестали) работать и выполнять свои функции в полном объеме. Почки являются фильтрационной системой организма, освобождающей его от токсинов и ненужных химических веществ, а также удерживающей жидкость и химические вещества, которые нужны организму. Если не делать экстракорпоральное очищение крови, то почечная недостаточность приведёт к летальному исходу. Однако, современная медицина предлагает шанс на спасение — гемодиализ.
Как давно применяется диализ?
Гемодиализ и перитонеальный диализ выполняются с середины 40-х годов XX века. Диализ в качестве регулярного лечения начали проводить в 1960 году, и теперь он является стандартным методом лечения во всем мире. ПАПД (постоянный амбулаторный перитонеальный диализ) начали применять в 1976 году. Теперь диализ является безопасной процедурой, которая помогает тысячам пациентов по всему миру. Чтобы узнать больше об истории диализа, пройдите по следующей ссылке.
Поможет ли диализ вылечить заболевание почек?
Нет. Диализ выполняет некоторую часть работы здоровых почек. Поэтому его часто называют заместительной почечной терапией. Однако, диализ не вылечит ваше почечное заболевание, и Вам нужно будет проходить процедуры диализа всю жизнь или сделать операцию по пересадке почки.
Болезненна ли процедура диализа?
Вы можете испытывать некоторый дискомфорт при введении игл в фистулу или шунт, но у большинства пациентов не наблюдается никаких других проблем. Сама процедура диализа безболезненна. Однако у некоторых пациентов может падать кровяное давление. В этом случае вы можете чувствовать тошноту, у вас может быть рвота, головная боль или судороги. При частых процедурах эти проблемы обычно уходят. Как только вы почувствуете себя плохо на диализе, обязательно скажите об этом медицинской сестре. Возможно, удастся скорректировать процедуру, чтобы ослабить испытываемые вами симптомы.
Обеспечит ли мне диализ хорошее самочувствие?
Мы не можем обещать, что, находясь на диализе, вы будете чувствовать себя так же хорошо, как до приобретения почечной недостаточности, поскольку не существует настоящей замены вашим собственным здоровым почкам. Но чтобы вы чувствовали себя как можно лучше, ваше лечение будет состоять из 3 основных элементов: диализа, диеты и приема лекарств. Диета при гемодиализе достаточно строгая и может потребовать некоторого привыкания. Необходимо ограничить потребление жидкости, и вам нужно будет остерегаться пищи с высоким содержанием натрия и калия. Но, проявив некоторую изобретательность, вы всё же сможете готовить вкусные блюда. Вы можете найти дополнительную информацию на этом сайте. Сотрудники диализного центра также могут подробно разъяснить вам вашу диету. Существует ряд лекарств, которые вам нужно будет принимать для предотвращения некоторых осложнений после диализа. Как при любой хронической болезни у вас в жизни будут наступать моменты, когда вы будете чувствовать сильную усталость и думать о том, что вам всё надоело. Прикладывайте силы, чтобы отвлекаться от таких мыслей и наоборот еще больше заботиться о себе, следуя рекомендациям. Так вы сможете жить практически нормальной жизнью.
Медикаментозное лечение
Если вам необходим диализ — гемодиализ или перитонеальный диализ — ваш лечащий врач пропишет вам индивидуально подобранные лекарственные препараты. Вы всегда должны знать все лекарства, которые вы принимаете. Это значит, что вы должны знать их названия, для чего они назначаются и как их принимать. Всякий раз, когда у вас возникают проблемы с лекарствами или любые вопросы, не стесняйтесь обращаться к врачу или медсестре вашего центра. Нарушенная почечная функция и гемодиализ могут существенно повлиять на эффект лекарств. Проконсультируйтесь с врачом, прежде чем вносить изменения в примем лекарственных средств.
Далее приведены препараты, которые назначаются наиболее часто.
Антигипертензивные средства
Большинство пациентов страдают от повышения артериального давления (артериальной гипертензии). Артериальное давление необходимо регулировать с помощью ограничений потребления соли и жидкости. В случае сохранения гипертензии пациенту назначается гипотензивная терапия. Однако необходимо помнить, что никакие препараты не могут повлиять на избыточное поступление натрия (соли) и жидкости в организм, а значит, не убирают причину повышения артериального давления.
Витамин D
Витамин D поступает в организм с пищей и солнечным светом и должен пройти стадии активации в печени и почках. Витамин D облегчает усвоение организмом кальция, поступающего с едой. Кальций необходим для поддержания здорового состояния костей и передачи нервных импульсов. Люди с заболеваниями почек принимают витамин D в предварительно активированной форме, чтобы он мог использоваться организмом.
Железо
Железо является жизненно важным структурным компонентом гемоглобина, ключевого компонента, который содержится в нормальных эритроцитах (красных кровяных тельцах) и переносит кислород. Без железа организму трудно создать достаточное количество полноценных эритроцитов. Тактика ведения пациентов с дефицитом железа включает рекомендации по приему специальных препаратов, однако, чаще всего препараты железа вводятся внутривенно непосредственно во время процедуры диализа или после ее окончания.
Эритропоэтин (EPO или ЭПО)
Эритропоэтин, часто упоминаемый как ЭПО, это гормон, вырабатываемый в основной массе почками. ЭПО стимулирует работу красного костного мозга по производству эритроцитов. Поскольку синтез эритропоэтина у пациентов с хроническим заболеванием почек снижен, уровень эритроцитов в крови снижается, что приводит к анемии. Синтетический эритропоэтин может вводиться внутривенно или под кожу в качестве заменителя эритропоэтина, вырабатываемого собственным организмом, для того, чтобы сохранить необходимый для нормального функционирования и самочувствия уровень эритроцитов.
Фосфат-связывающие препараты (фосфат-биндеры)
Наши почки в нормальном состоянии выделяют фосфаты, получаемые с пищей. При хронической почечной недостаточности этот процесс нарушается. Поэтому уровень фосфата в крови и в клетках повышается, что приводит к внекостной кальцификации мягких тканей, например, кожи или сосудов глаз, это может приводить к раздражению кожи и глаз. Другими возможными отрицательными эффектами являются кальциноз сосудов, что приводит к развитию болезней сердечно-сосудистой системы. Диализ может только помочь снизить избыток фосфата, но не влияет на его поступление в организм. Таким образом, требуется регулировать его уровень в организме посредством низкофосфатной диеты и правильно подобранных фосфат-связывающих препаратов. Такие препараты «связывают» фосфат и уменьшают его всасывание в кровь из кишечника.