Определение
Воздушная эмболия — проникновение атмосферного воздуха в кровеносные сосуды через открытое операционное поле или системы (например, инфузионные), соединяющие просвет сосуда с внешней средой.
Знаете ли вы, что...

Причины
Наиболее распространенные источники воздушной эмболии
- Открытая инфузионная система и принадлежности для инфузии — например, открытый инфузионный кран, поврежденная инфузионная система, нарушение соединений. Количество воздуха, попадающего в сосуд, зависит от положения тела пациента и высоты нахождения вены относительно уровня сердца 1–3.
- Не полностью заполненная или вентилируемая инфузионная система 3.
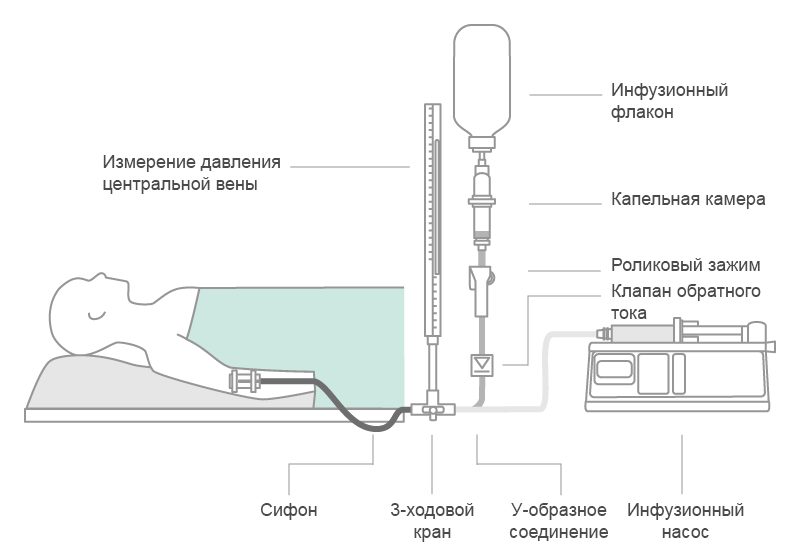
- Параллельная инфузия, когда капельная инфузионная система и инфузионный насос подсоединенны к одному доступу. В момент опорожнения капельной камеры инфузионной системы пузырьки воздуха попадают сначала в удлинительную линию насоса, а затем, под давлением, в сосудистое русло пациента (рис. 1) 4.
- Различные хирургические вмешательства, в особенности — нейрохирургические, сосудистые, акушерские, гинекологические или травматологические операции, при которых экзогенный воздух попадает в открытое сосудистое русло 5, 6.
- Ошибки персонала при подготовке и проведении инфузии под давлением 7, 8.
Последствия
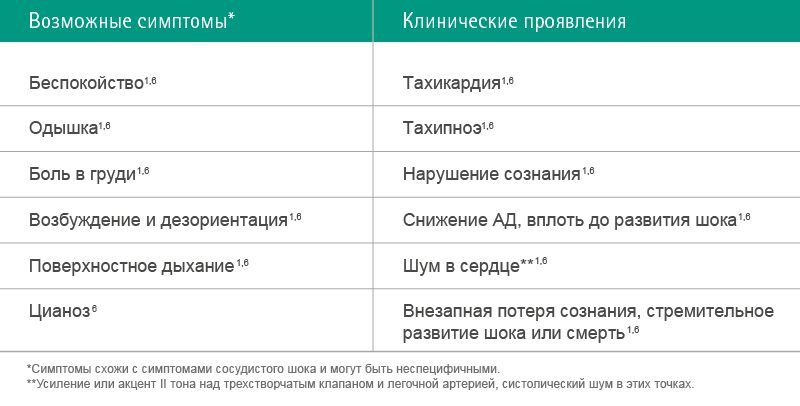
Симптомы и клинические проявления воздушной эмболии зависят от количества воздуха, попавшего в сердечно-сосудистую систему. Обычно симптомы возникают сразу же после проникновения воздушного эмбола в сосудистое русло.1
Осложнения
Считается, что любое количество воздуха, попадающее в сердечно-сосудистую систему пациента, необходимо считать критическим с точки зрения возникновения воздушной эмболии. Риск возникновения воздушной эмболии зависит от состояния пациента, объема введенного воздуха и скорости накопления 1.
Клинические последствия воздушной эмболии: снижение сердечного выброса, шок и смерть 1, 6.
Финансовые затраты
Предотвращение попадания воздуха в сердечно-сосудистую систему помогает избежать дополнительных финасовых затрат.
При анализе дополнительных затрат на лечение осложнений, связанных с воздушной эмболией, учитывались фактически понесенные расходы на лечение и пребывание в стационаре. Затраты рассчитывались исходя из среднесуточной стоимости лечения в стационаре.
Расчет затрат
Данные таблицы (рис. 3) демонстрируют результаты подсчета расходов при осложнениях воздушной эмболии. Чтобы облегчить расчет, была введена шкала ранжирования степени осложнения при воздушной эмболии от легких последствий до тяжелых.
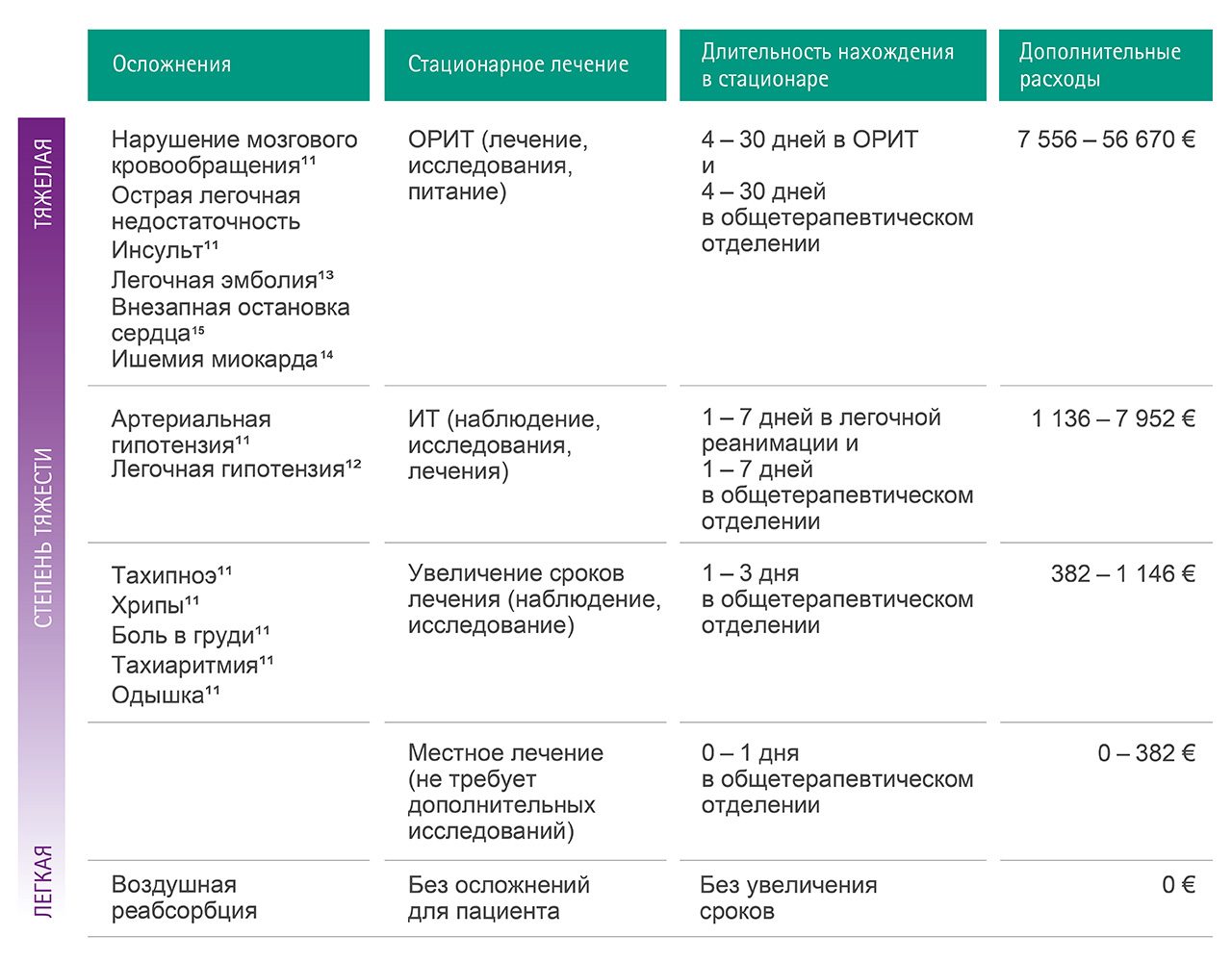
В случае с тяжелыми осложнениями лечение в отделении ОРИТ может составить до 56 670 евро за один случай 11–15.
Даже кратковременные, не тяжелые случаи воздушной эмболии требуют дополнительных диагностических исследований (анализ газового состава крови, эхокардиография, УЗИ) и проведения терапии (оксигенотерапия, инфузионная терапия, применение катехоламинов) 11.
Профилактические мероприятия
Для того, чтобы не допустить развития воздушной эмболии и обеспечить безопасный процесс лечения, важно применять различные методы профилактики и действия, направленные на уменьшения рисков.
- Для профилактики воздушной эмболии при постановке или удалении периферического катетера из вены, убедитесь в том, что рука пациента располагается ниже уровня сердца 1, 2.
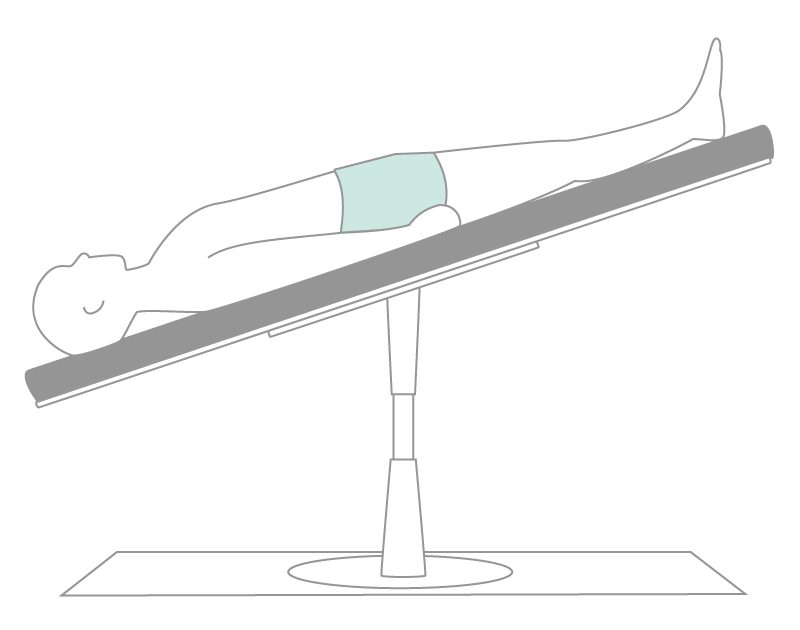
- Для минимизации риска воздушной эмболии при постановке и удалении центрального венозного катетера, лучшим положением пациента является положение Тренделенбурга (рис. 4) 1, 2.
- Применение инфузионных расходных материалов с соединением типа Луер Лок снижает вероятность отсоединения инфузионной системы и шприцев от внутривенного катетера 1, 2.
- Для исключения риска попадания воздуха в сосудистое русло поврежденные инфузионные трубки должны заменяться незамедлительно 1.
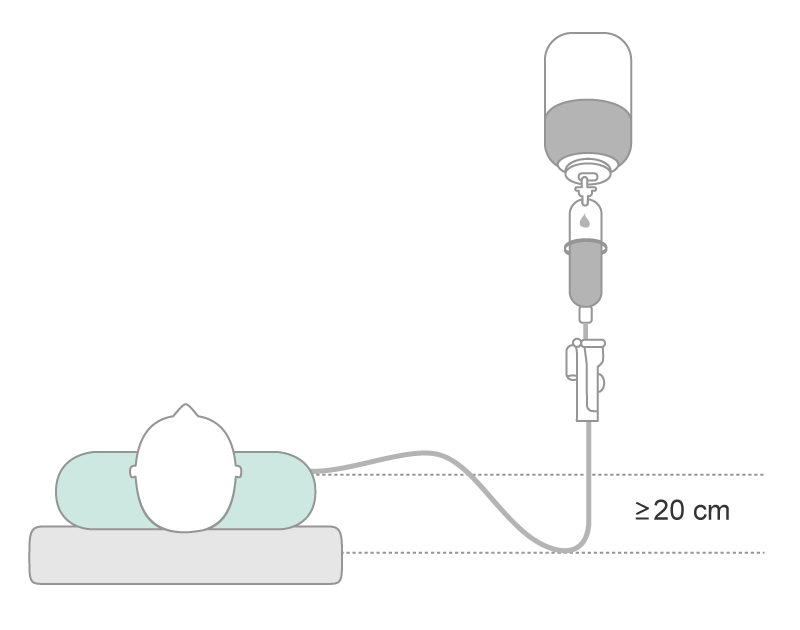
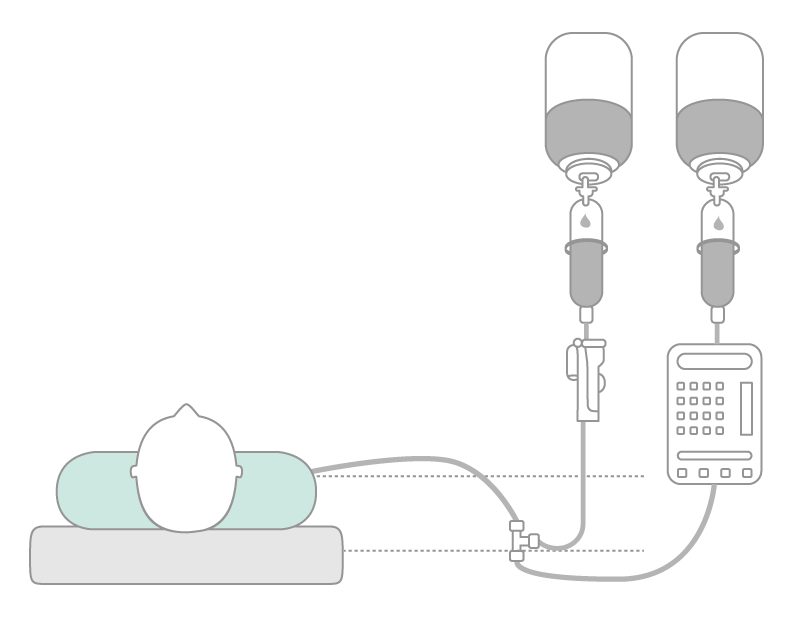
- Инфузионное оборудование всегда должно быть установлено с формированием системы «сифон» (>20 cм), которая защищает от движения воздуха в вену (рис. 5) 9.
- При паралелльной инфузии трехходовой инфузионный кран должен быть расположен между линиями. Используйте возвратный клапан для гравитационной инфузии (рис. 6).
- Современные инфузионные фильтры надежно защищают от попадания воздуха, находящегося в инфузионной линии, в сосудистое русло, и, одновременно, задерживают твердые частицы и бактерии 9, 10.
- Используйте современные инфузионные системы со встроенной в капельную камеру мембраной, не пропускающей воздух в инфузионную линию 9.
Устройства для обеспечения безопасности
Список литературы
1 Cook LS. (2013) Infusion-related air embolism. J Infus Nurs; 36(1): 26-36
2 Gabriel J. (2008) Infusion therapy. Part two: Prevention and management of complications. Nurs Stand; 22(32): 41-8
http://www.ncbi.nlm.nih.gov/pubmed/18481602%20
3 Lee PT, Thompson F, Thimbleby H. (2012) Analysis of infusion pump error logs and their significance for health care. Br J Nurs; 21(8): S12, S14, S16-20
4 Obermayer A. (1994) Physikalisch-technische Grundlagen der Infusionstechnik – Teil 2. Medizintechnik; 114(5): 185-190
5 Agarwal SS, Kumar L, Chavali KH, Mestri SC. (2009) Fatal venous air embolism following intravenous infusion. J Forensic Sci; 54(3): 682-4
6 Wittenberg AG. (2006) Venous Air Embolism. Emedicine 2006
7 Zoremba N, Gruenewald C, Zoremba M, Rossaint R, Schaelte G. Air elimination capability in rapid infusion systems. Anaesthesia; 66(11): 1031-4
8 Suwanpratheep A, Siriussawakul A. (2011) Inadvertent venous air embolism from pressure infuser bag confirmed by transesophangeal echocardiography. J Anesthe Clinic; 2:2-10
9 Riemann T. (2004) How many “milliliters” of air will leas to an air-embolism? Die Schwester Der Pfleger; 8: 594-595
10 Jack T, Boehne M, brent BE, hoy L, Köoditz H, wessel A, Sasse M. (2012) In-line filtration reduces severe complications and length of stay in pediatric intensive care unit: a prospective, randomiyed controlled trial. Intensive Care Med: 38(6): 1008-16
11 Mirski et al.2007, Perdue 2001, Wittenberg 2006 Diagnosis and treatment of vascular air embolism. Anesthesiology 2007; 106(1): 164-77
http://www.ncbi.nlm.nih.gov/pubmed/17197859
12 Josephson DL. Risks, complications, and adverse reactions associated with intravenous infusion therapy. In: Josephson DL. Intravenous infusion therapy for medical assistants.
The American association of Medical Assistants. Clifton Park: Thomson Delmar Learning 2006; 56-82
http://www.chegg.com/textbooks/intravenous-infusion-therapy-for-medical-assistants-1st-edition-9781418033118-1418033111
13 Souders JE. Pulmonary air embolism. J Clin Monit Comput 2000; 16(5-6): 375-83
http://www.ncbi.nlm.nih.gov/pubmed/12580220
14 Lamm G, Auer J, Punzengruber C, Ng CK and Eber B. Intracoronary air embolism in open heart surgery – an uncommon source of myocardial ischaemia. Int J Cardiol 2006; 112(3): 85-6
http://www.ncbi.nlm.nih.gov/pubmed/16887218
15 Demaerel P, Gevers AM, De Bruecker Y, Sunaert S and Wilms G.
Gastrointest Endosc. Stroke caused by cerebral air embolism during endoscopy 2003; 57(1): 134-5
http://www.ncbi.nlm.nih.gov/pubmed/12518155
16 Ho, Anthony M.-H. Is Emergency Thoracotomy Always the Most Appropriate Immediate Intervention for Systemic Air Embolism After Lung Trauma? CHEST (1999), Volume 116 , Issue 1 , 234 - 237